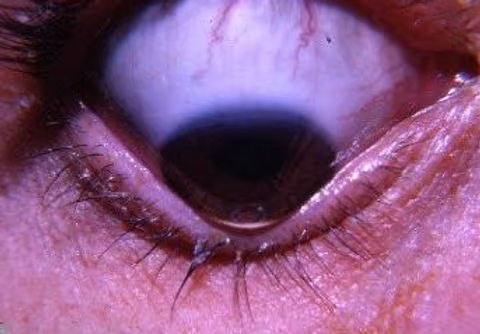
Em um olho com anatomia saudável, a córnea apresenta um formato perfeitamente esférico e arredondado, essencial para focar a luz corretamente na retina. No entanto, no paciente diagnosticado com ceratocone, ocorre um enfraquecimento biomecânico das fibras de colágeno. Isso faz com que o tecido corneano se afine gradativamente e sofra um abaulamento, projetando-se para a frente e assumindo a forma de um cone.
Essa deformação anatômica causa um desvio severo da luz que entra no olho, resultando em distorções visuais complexas, ofuscamento e uma queda significativa na qualidade de vida do paciente se não houver intervenção médica adequada.
Fatores de risco e causas
A etiologia do ceratocone é multifatorial. A ciência aponta para uma combinação de predisposição genética (histórico familiar de ectasias), desequilíbrios enzimáticos na córnea e fatores ambientais.
O principal vilão e fator de risco ambiental é o prurido ocular (ato de coçar os olhos). O trauma mecânico contínuo de esfregar os olhos com força rompe as ligações de colágeno da córnea, acelerando drasticamente a evolução do cone. Pacientes com quadros de alergia ocular e rinite alérgica exigem atenção redobrada.
1. Refração e diagnóstico: o início da jornada
Nos estágios subclínicos ou iniciais (ceratocone frustro), a doença é silenciosa e se manifesta de forma sutil. O paciente geralmente apresenta graus progressivos de miopia associados a um astigmatismo irregular elevado.
A queixa mais comum nos consultórios é a visão embaçada, o surgimento de "sombras" ou "fantasmas" ao redor das letras, e a necessidade de trocar o grau dos óculos com frequência, sem nunca alcançar uma visão 100% nítida.
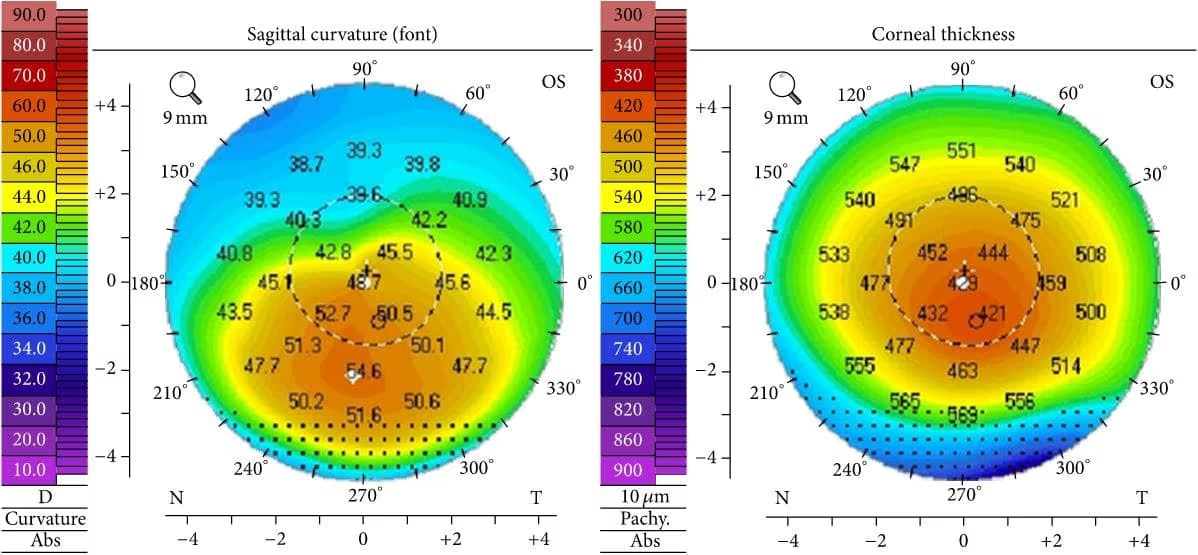
O exame padrão-ouro para confirmar o diagnóstico é a Tomografia de Córnea (Pentacam), que mapeia o relevo e a espessura da córnea em 3D, identificando o cone antes mesmo de haver perda visual.
Quer entender os próximos passos para ceratocone?
Se ceratocone se parece com o seu quadro, a equipe pode orientar pelo WhatsApp qual especialista costuma avaliar, quais exames entram primeiro e quando vale acelerar a consulta.
2. Progressão e Crosslinking do Colágeno (CXL)
Como o ceratocone é uma doença dinâmica, o cone pode continuar a se curvar ao longo do tempo. O principal objetivo oftalmológico é estacionar a progressão da doença.
Para isso, o tratamento de escolha é o Crosslinking do Colágeno Corneano (CXL). Trata-se de um procedimento cirúrgico minimamente invasivo que enrijece a córnea. O cirurgião aplica um colírio fotorreagente à base de vitamina B2 (riboflavina) e, em seguida, expõe o olho a uma fonte controlada de luz ultravioleta (UV-A). Essa reação química cria novas pontes moleculares entre as fibras de colágeno, fortalecendo a estrutura da córnea em até 300% e impedindo o avanço do cone.
3. Reabilitação visual com lentes de contato (rígidas e esclerais)
Quando a irregularidade da córnea ultrapassa o limite que os óculos conseguem corrigir, a reabilitação óptica passa a ser feita com lentes de contato de desenho especial. Elas substituem a superfície irregular do olho por uma superfície óptica opticamente perfeita.
Lentes Rígidas Gás-Permeáveis (RGP Corneanas): são menores e se apoiam sobre a própria córnea. Demandam um período de adaptação e ajustes refinados, mas oferecem excelente acuidade visual.
Lentes Esclerais: representam o padrão-ouro atual na reabilitação do ceratocone. São lentes maiores, feitas de material altamente oxigenável, que não tocam a córnea. Elas se apoiam na esclera (a parte branca e menos sensível do olho), formando um "cofre" ou reservatório de lágrima sobre o cone. Esse reservatório líquido neutraliza todas as irregularidades da córnea, garantindo conforto imediato e uma visão de altíssima definição, mesmo em casos avançados.
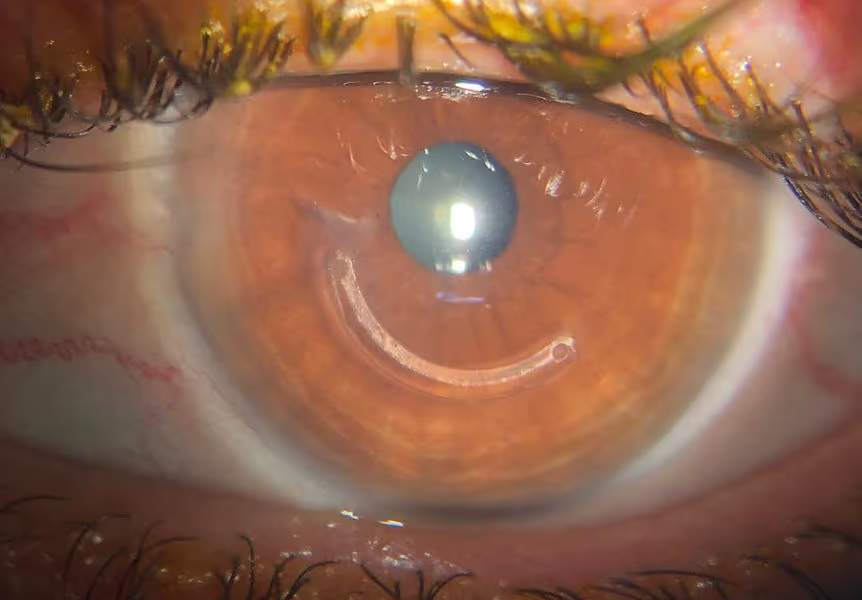
4. Implantes de Anel Intraestromal (Anel de Ferrara)
Em córneas muito assimétricas ou em pacientes com intolerância ao uso de lentes de contato, a cirurgia de implante de anéis intraestromais é a indicação cirúrgica principal.
Conhecidos popularmente como Anel de Ferrara (ou Keraring), são minúsculos segmentos semicirculares feitos de acrílico inerte (PMMA) implantados no estroma da córnea através de um túnel criado por laser de femtossegundo. O anel atua como um "esqueleto" que estica e aplana o centro da córnea. O objetivo desta cirurgia não é zerar o grau, mas sim regularizar a topografia ocular, reduzindo o astigmatismo irregular e facilitando a adaptação futura de óculos ou lentes de contato.
5. Transplante de Córnea
Com o advento do Crosslinking e a evolução das Lentes Esclerais, o transplante de córnea (ceratoplastia) tornou-se a última linha de tratamento, reservado para cerca de 5% a 10% dos casos.
Ele é estritamente indicado para estágios gravíssimos, onde o afinamento da córnea apresenta risco iminente de perfuração (hidropsia) ou quando há formação de cicatrizes e opacidades centrais (leucomas) que bloqueiam a visão.
Sempre que possível, os cirurgiões optam pelo Transplante Lamelar Anterior Profundo (DALK), uma técnica moderna que substitui apenas a camada doente da córnea, preservando o endotélio original do paciente e reduzindo drasticamente os riscos de rejeição.
Referências e fontes confiáveis
As informações médicas e protocolos cirúrgicos detalhados neste guia estão em conformidade com as diretrizes das maiores instituições de pesquisa oftalmológica do mundo:
- The Global Consensus on Keratoconus and Ectatic Diseases: o principal documento global que padroniza os critérios de diagnóstico e manejo das ectasias corneanas.
- EyeWiki (American Academy of Ophthalmology): plataforma científica e enciclopédia oftalmológica com protocolos atualizados sobre tratamentos do ceratocone.
- Mayo Clinic: instituição norte-americana de excelência global, referência em pesquisas sobre fatores genéticos e tratamentos do ceratocone.
- American Academy of Ophthalmology (AAO): maior associação de oftalmologistas do mundo, ditando os padrões de segurança em cirurgias corneanas.
- National Keratoconus Foundation (NKCF): fundação pioneira dedicada exclusivamente ao suporte a pacientes, fomento de pesquisas e educação sobre a patologia.
Excelência no tratamento do ceratocone em São Paulo
O manejo eficaz do ceratocone não permite atrasos. O diagnóstico precoce e a intervenção no momento certo são os pilares para proteger a sua visão a longo prazo.
Na Ortolan Oftalmologia, nossa equipe de especialistas em córnea utiliza tecnologia diagnóstica de vanguarda e oferece o espectro completo de tratamentos para o ceratocone, desde a adaptação avançada de lentes esclerais até cirurgias de Crosslinking e implante de anéis intraestromais.