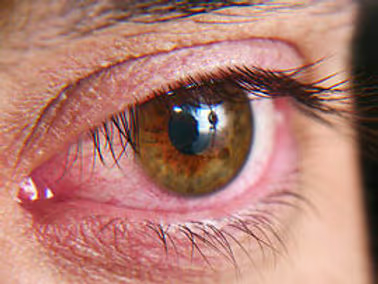
Sintomas comuns: ardor, irritação, sensação de areia ou corpo estranho, olho vermelho, coceira, lacrimejamento paradoxal (o olho seco pode cursar com lágrimas reflexas), sensibilidade à luz e visão oscilante que melhora ao piscar. Muitos pacientes relatam piora no final do dia, em ambientes com ar-condicionado, vento, baixa umidade e durante uso prolongado de telas.
A chamada 'síndrome do olho seco por computador' é cada vez mais frequente. Ao olhar para a tela, a frequência de piscadas cai significativamente — o que aumenta a evaporação da lágrima e o desconforto. Ler por tempo prolongado, dirigir no trânsito, usar celular na cama e ficar horas em reuniões on-line podem desencadear ou agravar o quadro.
Usuários de lentes de contato podem ter mais desconforto, sensação de 'lente seca' no final do dia e redução do tempo de uso tolerado. Pacientes que fizeram cirurgia refrativa (LASIK, PRK) têm olho seco mais intenso nos primeiros meses, que geralmente melhora com o tempo e lubrificação.
O olho seco grave pode causar lesão persistente da córnea (ceratite puntuada, erosões, úlceras em casos extremos) e até cicatrizes. Doenças sistêmicas como Sjögren, lúpus, artrite reumatoide, rosácea e disfunções hormonais (menopausa, hipotireoidismo) aumentam o risco e a gravidade.
Medicamentos sistêmicos também podem contribuir: anti-histamínicos, antidepressivos, diuréticos, betabloqueadores, isotretinoína (Roacutan) e quimioterápicos. Colírios de uso crônico, especialmente aqueles com conservantes como o cloreto de benzalcônio, podem piorar o olho seco por sua própria toxicidade.
O diagnóstico combina a queixa do paciente, exames clínicos dirigidos e testes específicos. Questionários validados (OSDI, DEQ-5) ajudam a quantificar o impacto dos sintomas na rotina. O exame na lâmpada de fenda permite avaliar a altura do menisco lacrimal, a qualidade das glândulas de meibômio (meibografia), a margem palpebral, a conjuntiva e a córnea.
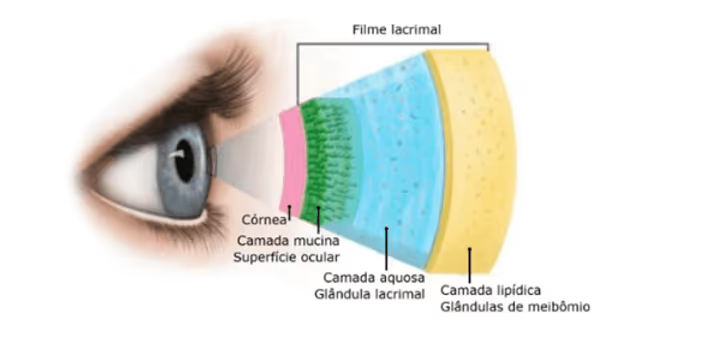
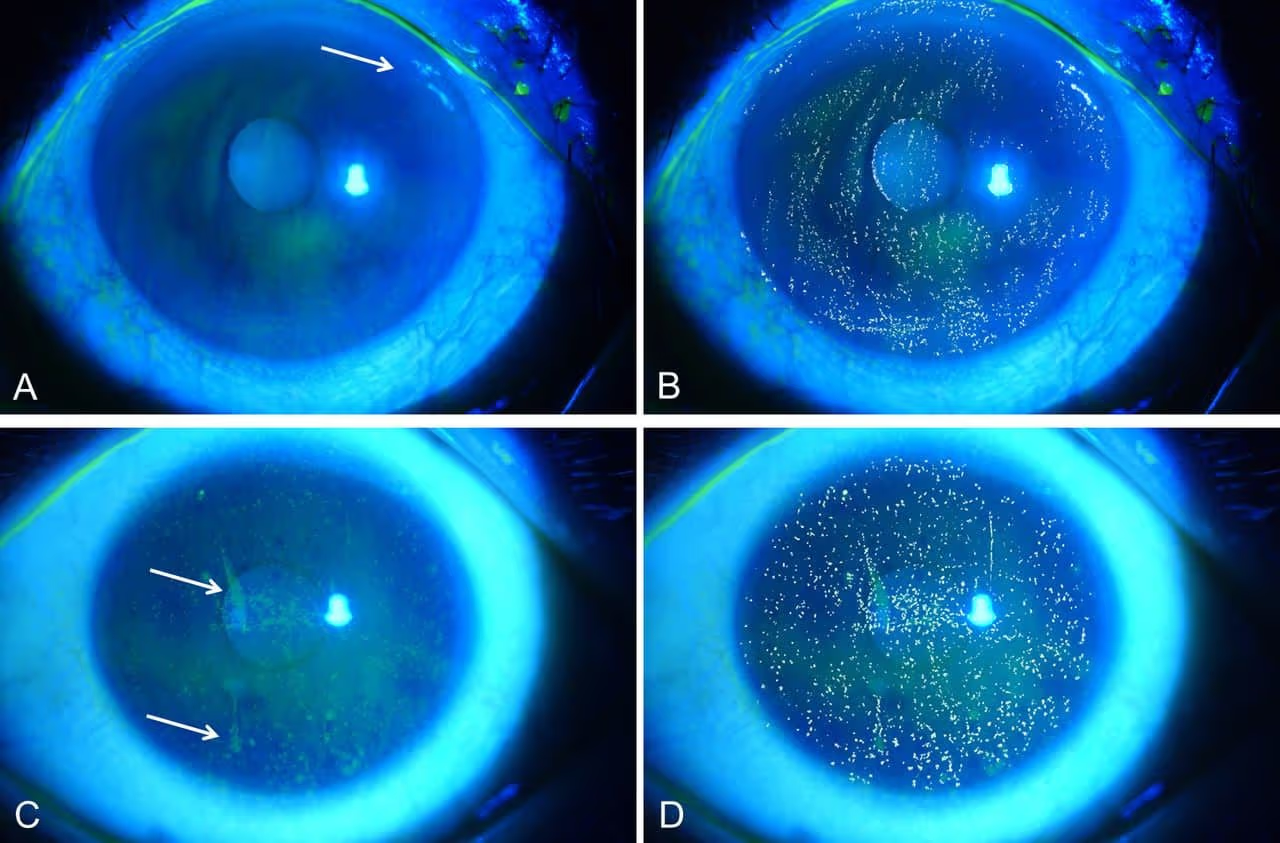
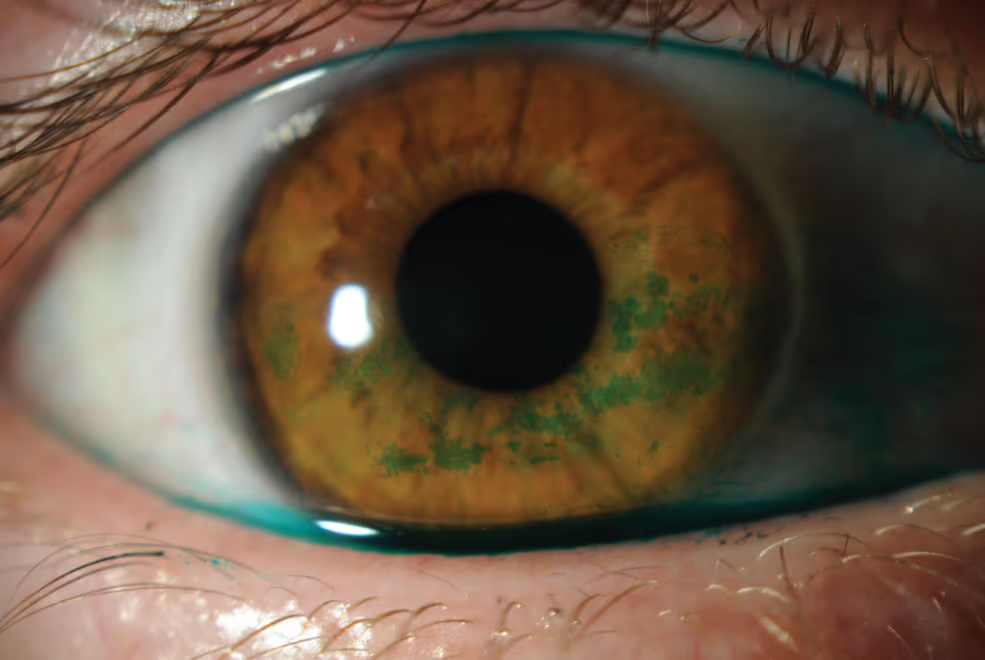
Testes da dinâmica da lágrima: o tempo de ruptura do filme lacrimal (TBUT), medido com fluoresceína ou por técnica não-invasiva, avalia a estabilidade do filme lacrimal. O teste de Schirmer mede a produção aquosa da lágrima em 5 minutos. Corantes (fluoresceína, verde lissamina, rosa bengala) revelam áreas de lesão da superfície ocular.
Em casos selecionados, exames adicionais como osmolaridade lacrimal, citologia de impressão, dosagem de MMP-9 (marcador inflamatório) e meibografia com imagem ajudam a caracterizar melhor o subtipo e guiar o tratamento. Avaliação de glândulas de meibômio e expressão manual delas durante a consulta é muito útil.
É importante lembrar que sintomas e sinais nem sempre se correlacionam perfeitamente: há pacientes com poucos sintomas e sinais graves, e o contrário também acontece. Por isso, o diagnóstico e o plano terapêutico são sempre individualizados.
O diagnóstico também inclui buscar doenças associadas: blefarite e disfunção de meibômio, rosácea ocular, Demodex, Sjögren, doenças autoimunes sistêmicas, alergia crônica e causas secundárias a medicamentos.
Quer entender os próximos passos para olho seco?
Se olho seco se parece com o seu quadro, a equipe pode orientar pelo WhatsApp qual especialista costuma avaliar, quais exames entram primeiro e quando vale acelerar a consulta.
O tratamento depende do mecanismo principal (deficiência aquosa vs. evaporativo), da gravidade e da presença de doenças associadas. O plano costuma ser escalonado: começa com medidas simples e evolui conforme a resposta. A maioria dos pacientes precisa de combinação de várias estratégias — não existe 'bala de prata'.
Medidas básicas: lubrificantes sem conservantes (lágrima artificial) aplicados ao longo do dia, preferindo formulações mais viscosas e géis à noite; pausas regulares durante o uso de telas ('regra 20-20-20': a cada 20 minutos, olhe para algo a 20 pés / 6 metros de distância por 20 segundos); umidificadores de ambiente; óculos escuros ao ar livre para reduzir evaporação; evitar ventiladores e fluxo direto de ar-condicionado no rosto; hidratação adequada.
Higiene palpebral diária com shampoo neutro ou produtos específicos, compressas mornas (10 a 15 minutos, 1 a 2 vezes ao dia) e expressão das glândulas de meibômio são essenciais no olho seco evaporativo por disfunção de meibômio — que é a forma mais comum. Tratamento de blefarite e Demodex quando presentes.
Anti-inflamatórios tópicos: ciclosporina a 0,05% ou 0,1% (Restasis, Ikervis) reduz a inflamação crônica e aumenta a produção de lágrima em tratamento a longo prazo. Lifitegrast (Xiidra) é outra opção em vários países. Corticoides tópicos de baixa potência podem ser usados em surtos inflamatórios, mas não em uso prolongado, por causa do risco de catarata e glaucoma induzidos.
Tampão lacrimal (plug) é um pequeno dispositivo colocado no ponto lacrimal para reter a lágrima na superfície ocular. Existe em modelos temporários (colágeno) e permanentes (silicone), colocados no consultório em procedimento rápido e indolor. Colírios de soro autólogo (feitos a partir do sangue do próprio paciente) são uma opção poderosa para casos graves.
Terapias específicas para disfunção de meibômio: luz pulsada intensa (IPL), LipiFlow (aquecimento e expressão automática das glândulas), omega-3 oral e doxiciclina em baixa dose (anti-inflamatória, não como antibiótico). Em casos refratários, lentes esclerais terapêuticas criam um reservatório permanente de lágrima sobre a córnea e podem transformar a qualidade de vida.
O acompanhamento é essencial. Olho seco é uma doença crônica: o objetivo é controlar sintomas, evitar lesão da superfície e adaptar o tratamento às flutuações típicas da rotina, do clima e do estado geral do paciente. Consultas regulares permitem ajustar o plano e evitar progressão para formas graves.