Como este exame ajuda na decisão clínica
OCT de Retina, OCT de Mácula, OCT de Nervo Óptico, OCT de Córnea e OCT de Segmento Anterior.
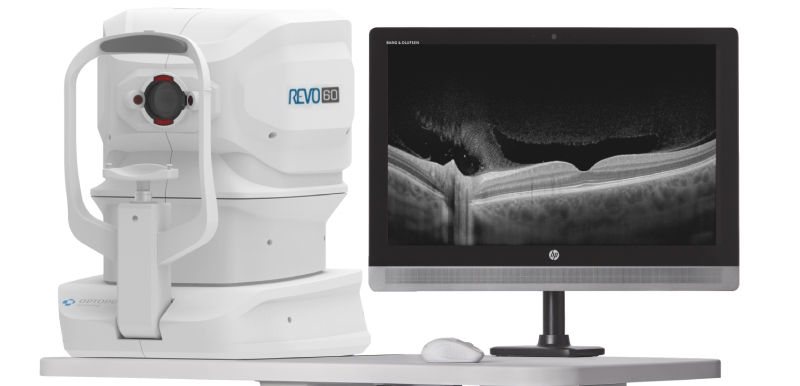
Tomografia de Coerência Óptica
OCT de Cristalino e Catarata
Paquimetria por OCT
O que o OCT Avalia?
Córnea e Câmara Anterior
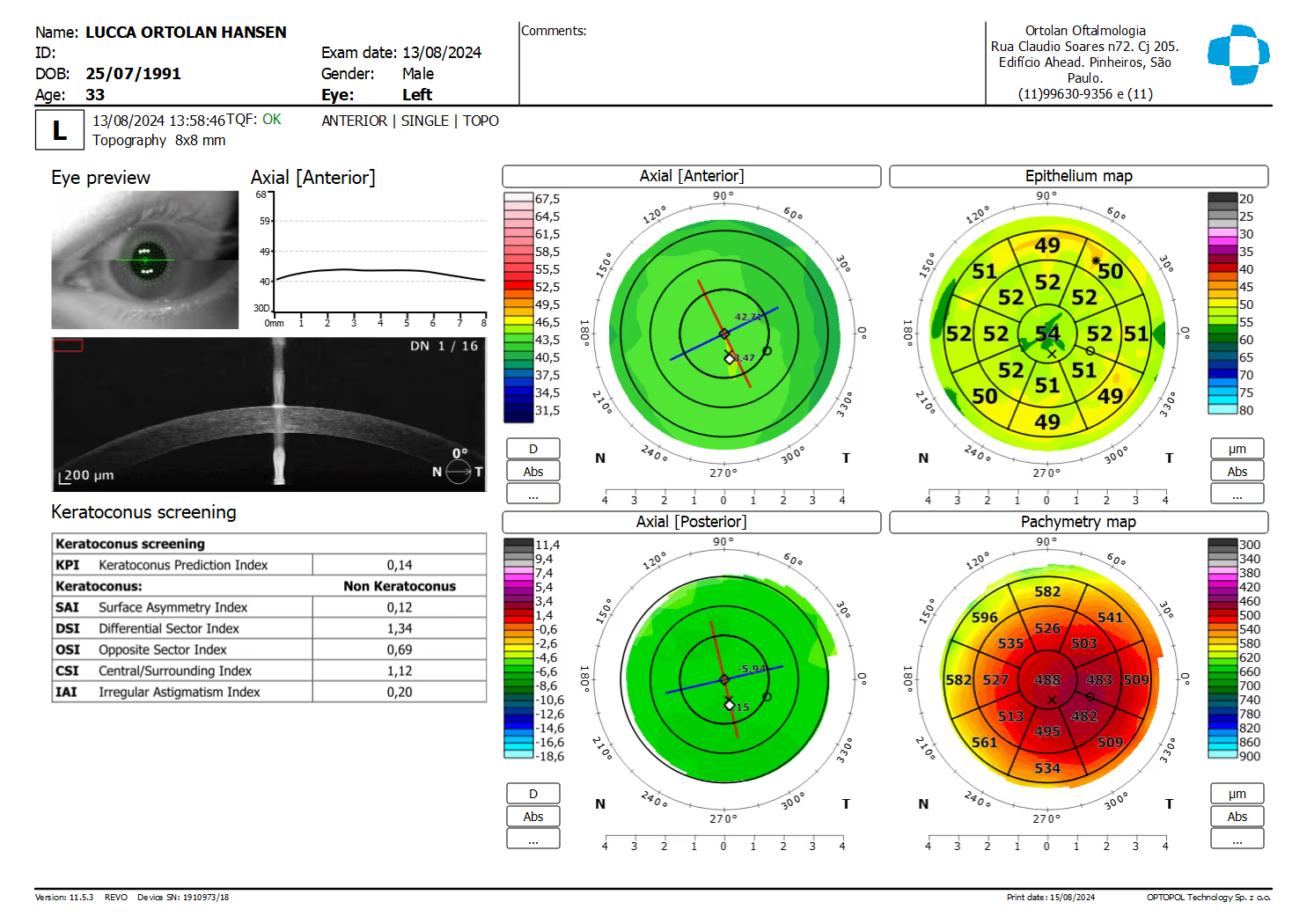
A córnea do olho é a principal lente do olho que refrata a luz, e é importante determinante do grau e do astigmatismo do olho.
Se pensarmos no olho como uma câmera a córnea é a lente da frente da câmara que fica na frente do diafragma (pupila).
As doenças de córnea causam distorção da visão, aumento da miopia, aumento do astigmatismo, embaçamento da visão.
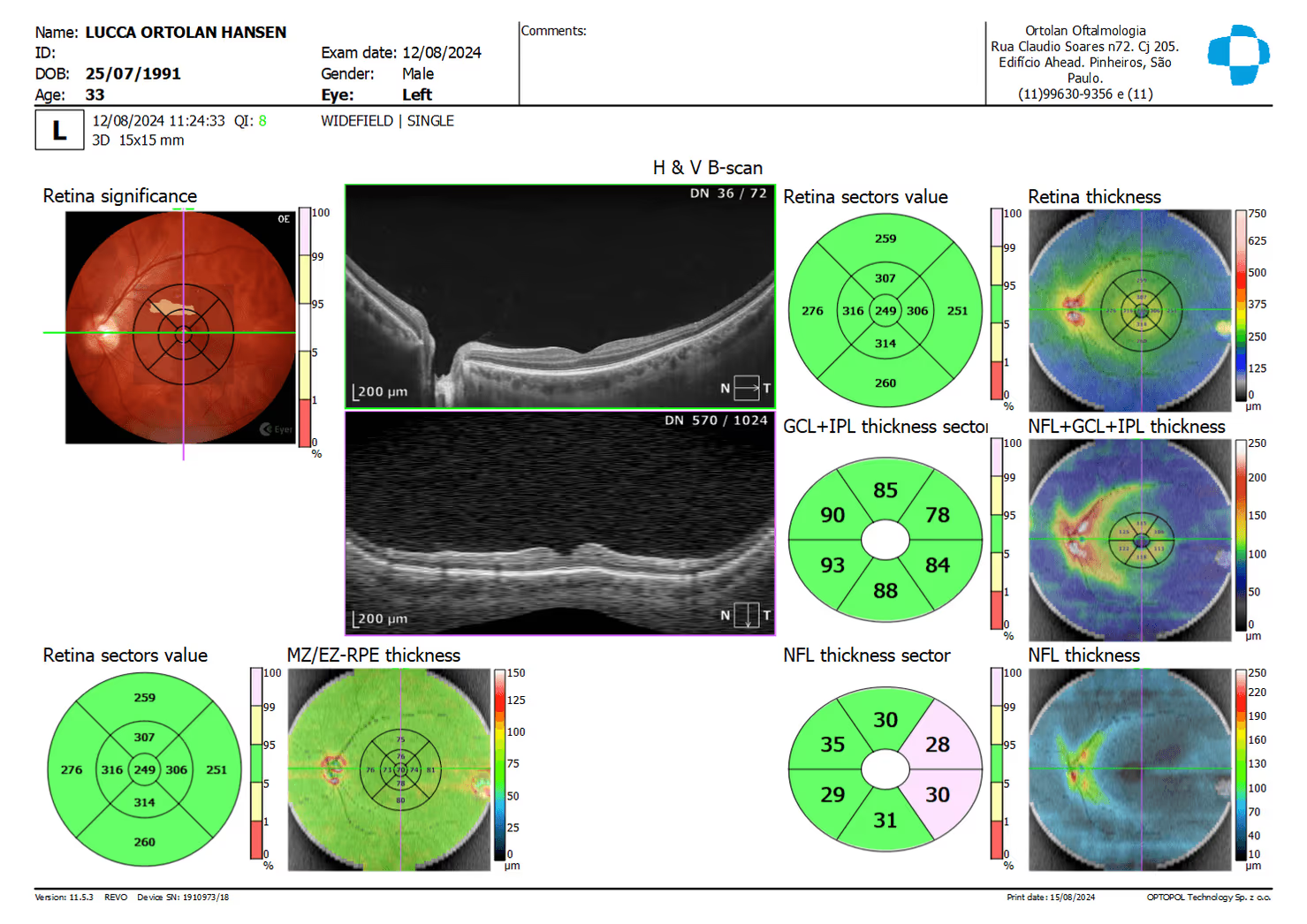
A retina é essencial para a boa visão.
A mácula é o centro da visão, responsável pela leitura e pela visão de cores.
Se pensarmos no olho como uma câmera, a retina seria o filme da câmera (ou sensor em câmeras modernas).
As doenças de mácula e retina causam perda da visão.
No caso da mácula há perda da visão central (de leitura), ou distorção das linhas.
O nervo óptico é essencial para a visão, pois é ele que leva a informação da luz para o cérebro.
No glaucoma e doenças do nervo óptico há degeneração desta estrutura.
Uma analogia: a doença do nervo é como uma corrosão de um cabo de dados (USB).
Nestes casos há perda da visão periférica (no glaucoma).
Quais exames o OCT realiza?
Assim, é possível realizar seu check-up de ceratocone, check-up de mácula, check-up de retina, check-up de glaucoma e check-up de diabetes mellitus na sua visita anual de maneira cômoda e prática.
Como funciona a tomografia de coerência óptica
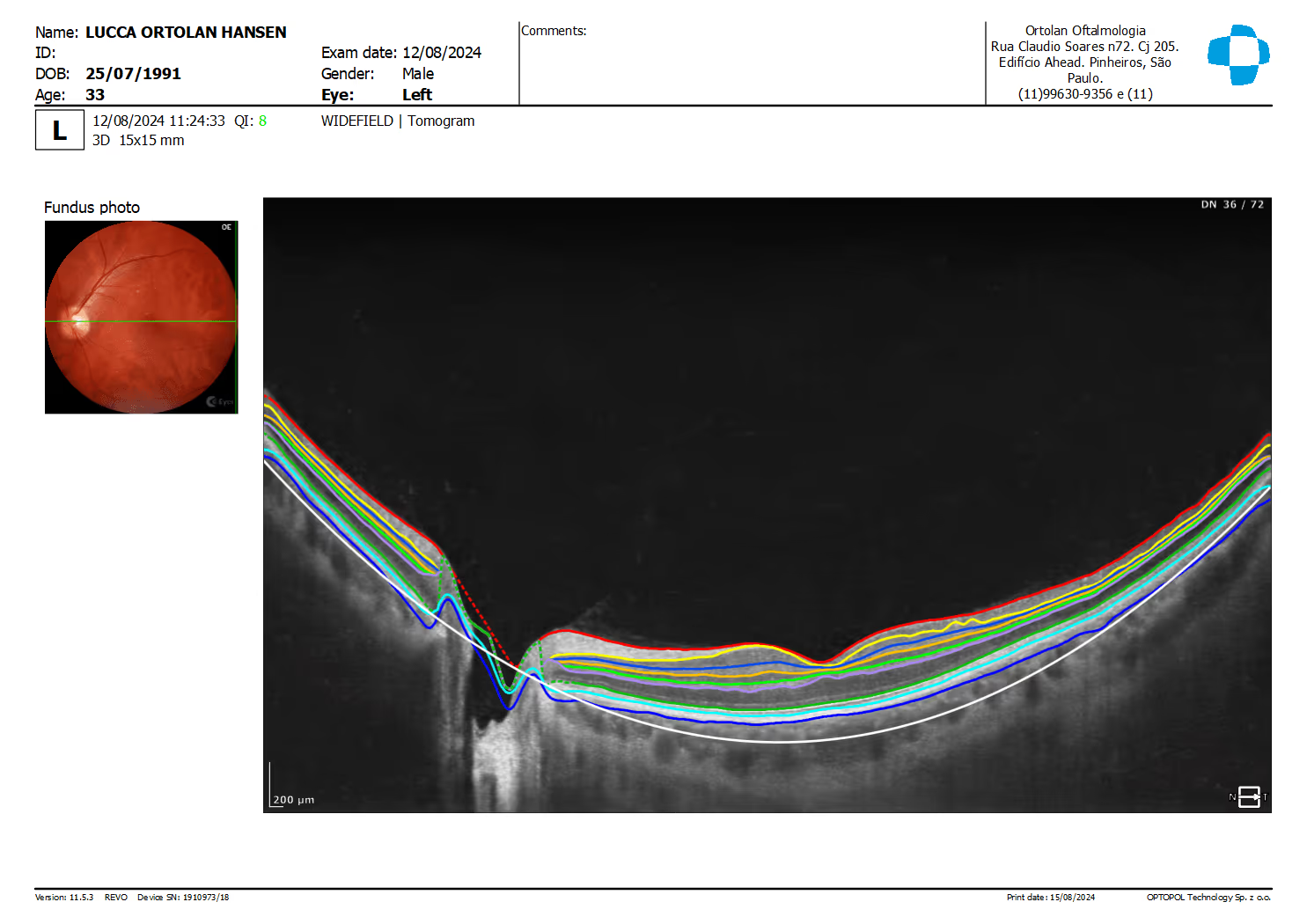
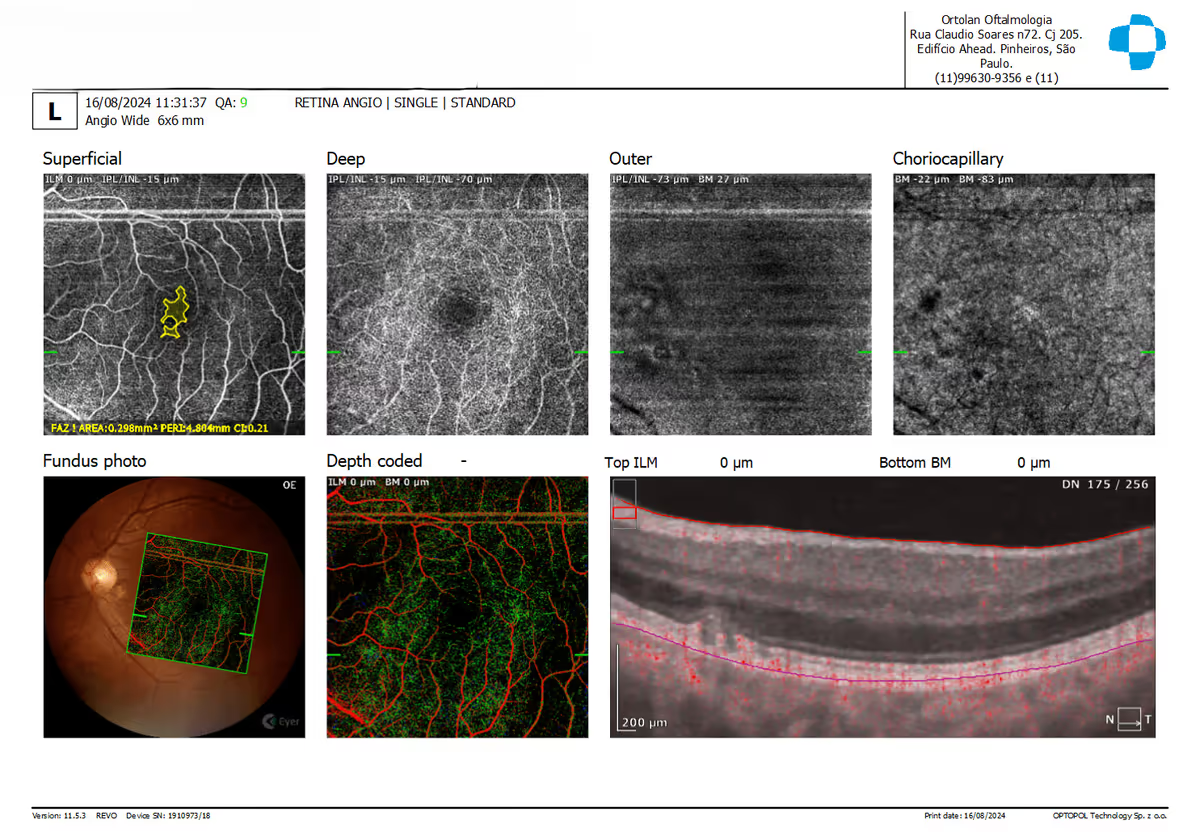
O OCT usa interferometria de luz de baixa coerência: um feixe infravermelho entra no olho, é refletido pelas diferentes camadas e retorna ao aparelho. A comparação entre o feixe refletido e um feixe de referência gera mapas em corte com resolução de poucos micrômetros, algo impossível em exames clínicos convencionais.
Os aparelhos modernos são do tipo spectral domain (SD-OCT) ou swept source (SS-OCT). Os swept source têm maior penetração e são mais rápidos, especialmente úteis em olhos com opacidades de meios (catarata, hemorragia vítrea leve) e em avaliação da coroide e mácula em pacientes com alta miopia.
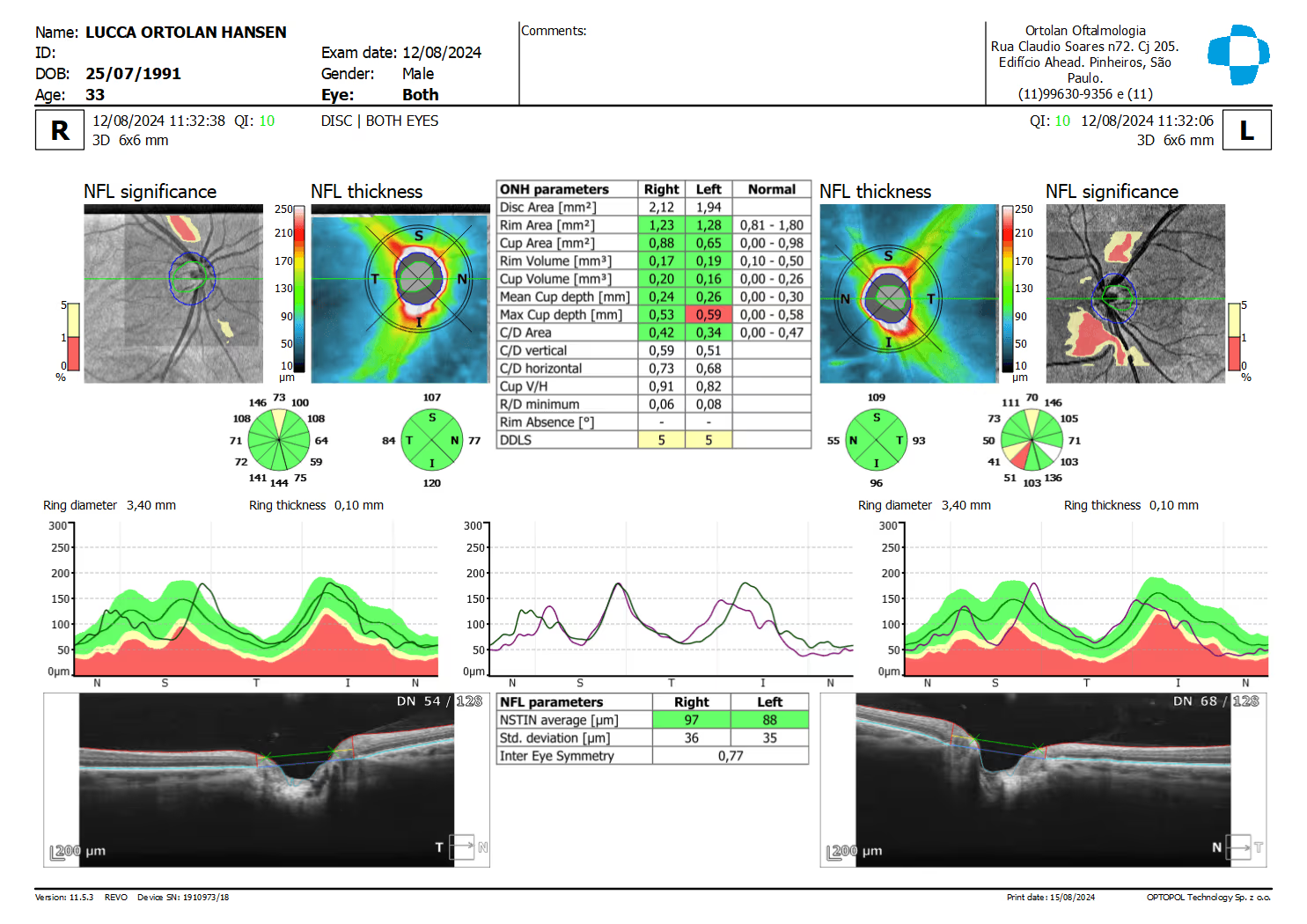
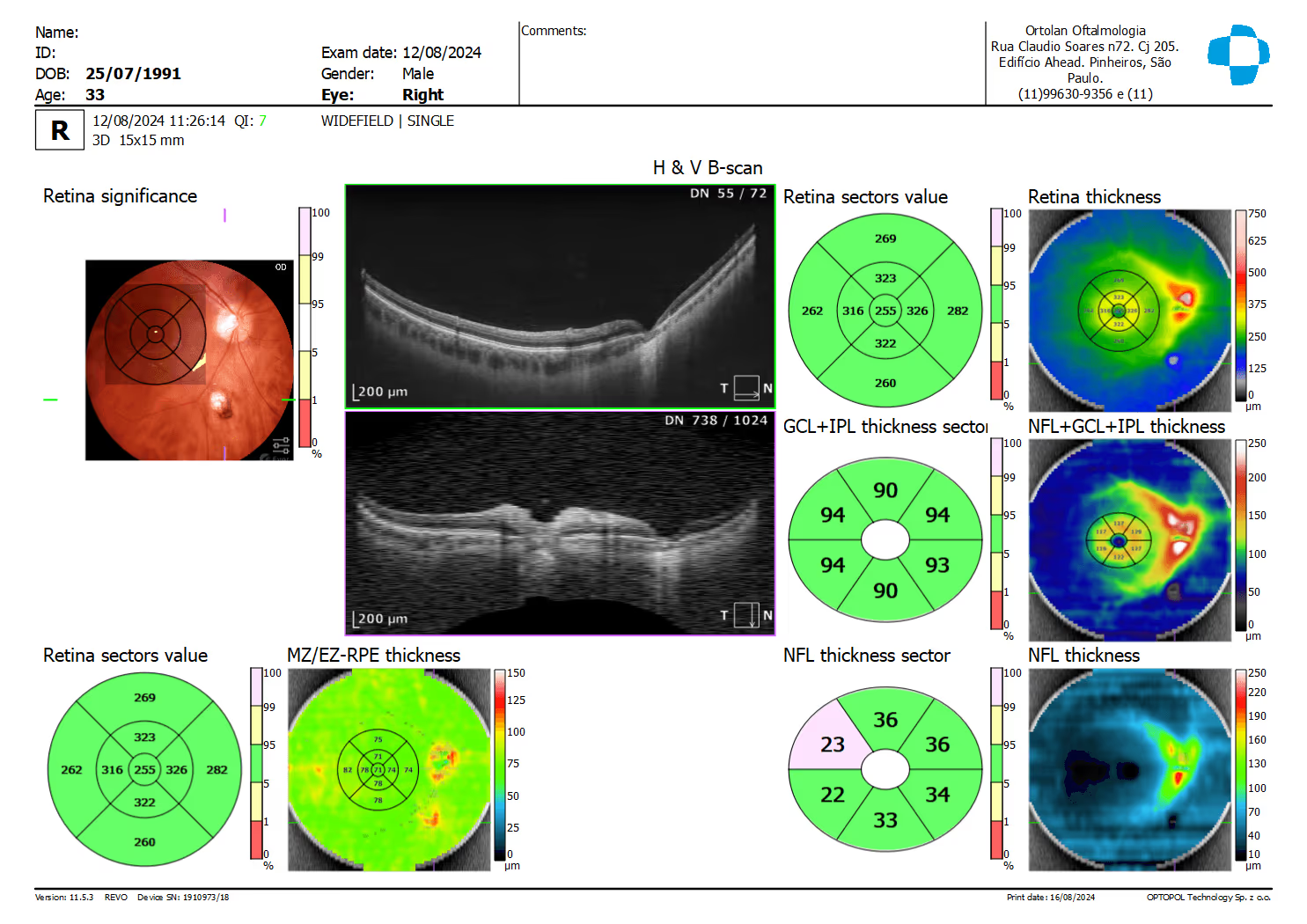
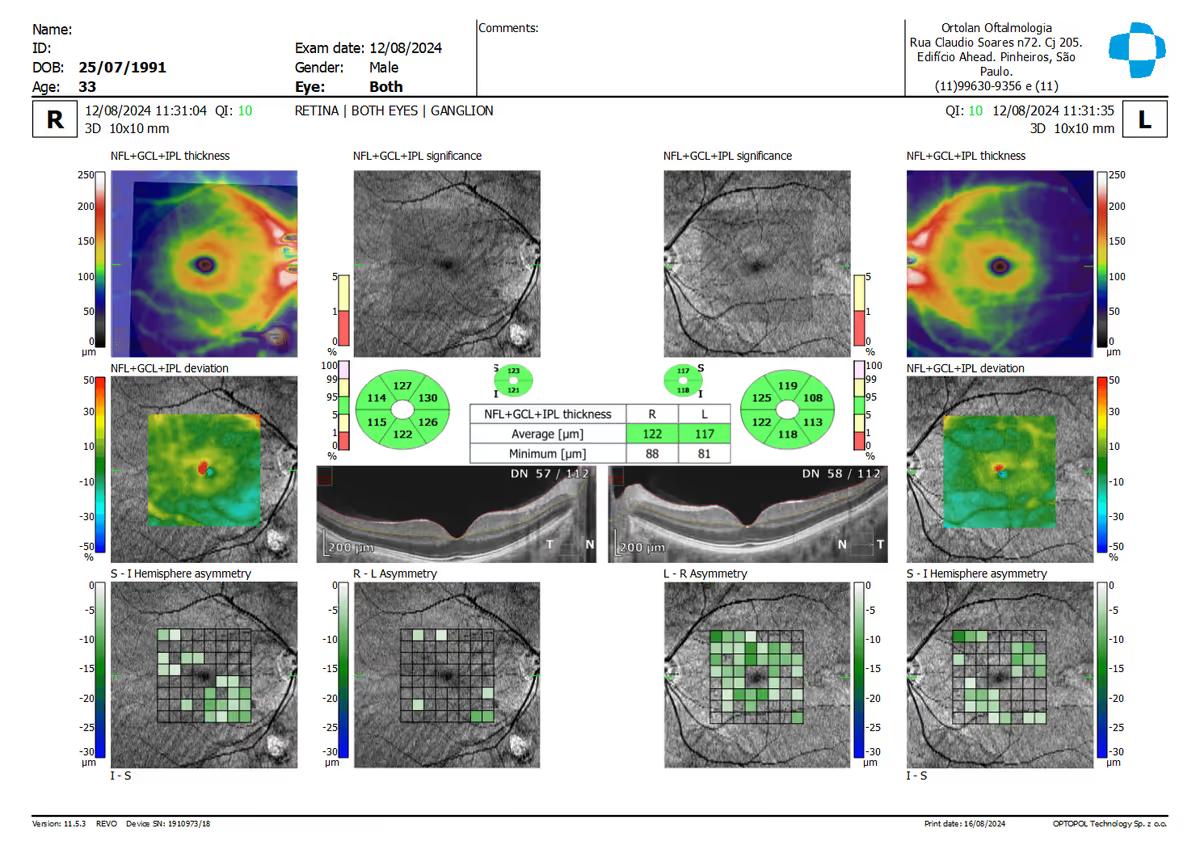
A partir das imagens brutas, o software gera mapas de espessura (retina total, fibras nervosas peripapilares, complexo de células ganglionares da mácula), scans de linha e cubos 3D. Esses dados são comparados com banco de dados normativo, ajudando o médico a identificar áreas mais finas ou mais espessas do que o esperado para a idade.
O que o OCT mostra em cada doença
No glaucoma, o exame mede a camada de fibras nervosas retinianas (RNFL) ao redor do disco óptico e o complexo de células ganglionares da mácula. Perdas nessas áreas aparecem antes de alterações detectáveis no campo visual, permitindo diagnóstico mais precoce e acompanhamento mais sensível da progressão.
Em doenças maculares, o OCT identifica líquido intra ou sub-retiniano (DMRI úmida, edema macular diabético, oclusão venosa), drusas, atrofia do epitélio pigmentar, buracos maculares de espessura total ou parcial, membranas epirretinianas e tração vitreomacular. Serve tanto para fechar diagnóstico quanto para guiar o intervalo das injeções intravítreas em protocolos treat-and-extend.
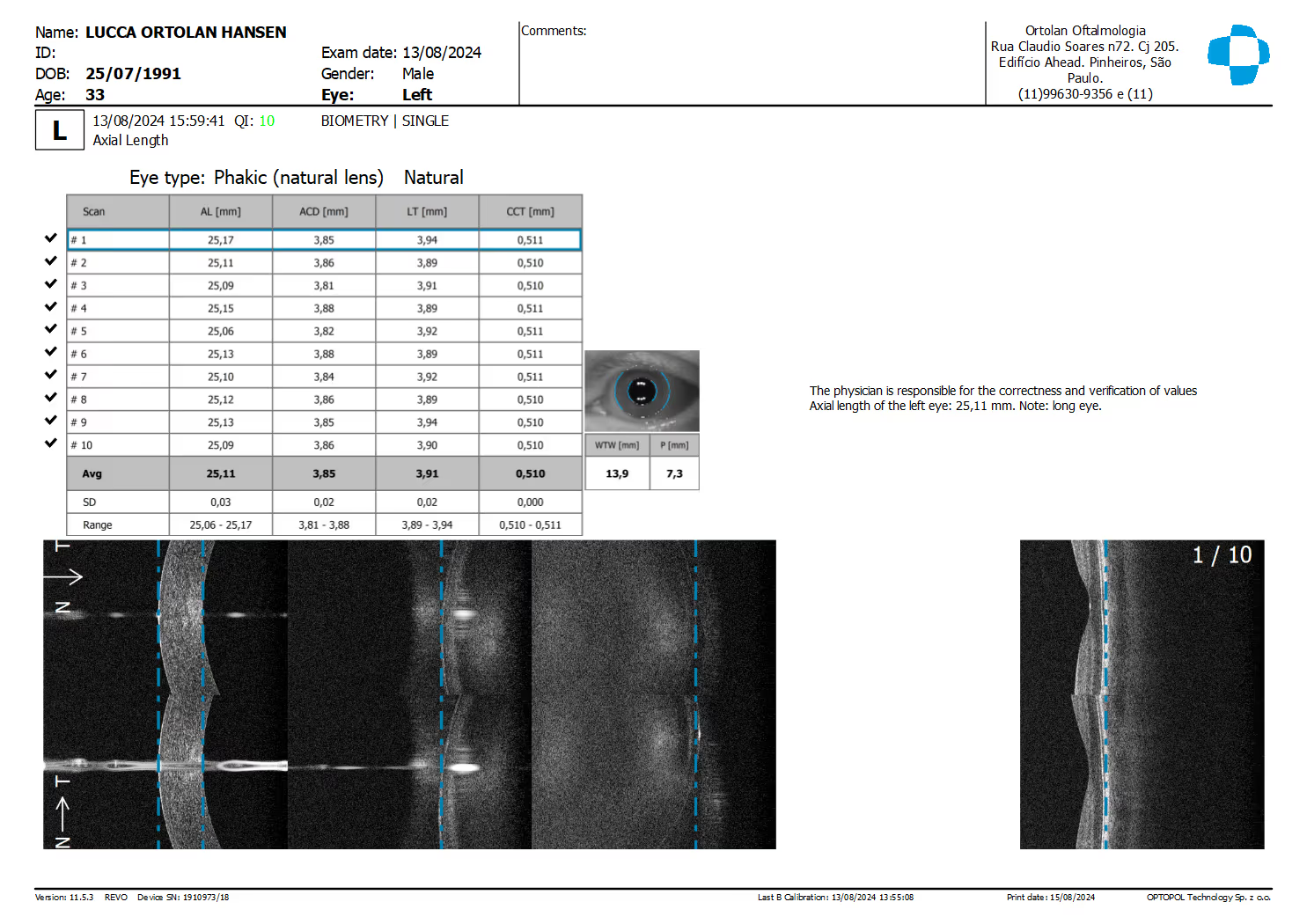
No segmento anterior, o OCT avalia a espessura da córnea, o perfil de cicatrização pós-LASIK/PRK, planejamento de ICL (distância entre o endotélio e o cristalino), posicionamento de tubos de glaucoma e profundidade da câmara anterior em olhos com risco de fechamento angular.
Limitações e como interpretar com segurança
Apesar de ser um dos exames mais poderosos da oftalmologia moderna, o OCT tem limitações. Opacidades dos meios (catarata densa, hemorragia vítrea), descentramento de captura, artefatos de movimento e erros de segmentação das camadas podem gerar falsos positivos ou falsos negativos se o exame não for revisado visualmente pelo médico.
Por isso, a regra de ouro é nunca interpretar apenas os mapas e números do relatório automático: o oftalmologista precisa olhar os cortes brutos, comparar com exames anteriores e cruzar com o restante da avaliação clínica. Um mapa 'vermelho' sem alteração real na camada é diferente de um mapa 'verde' em um olho que de fato está mudando — só a leitura cuidadosa distingue as duas situações.