Na fase inicial, muitas vezes não há sintomas — alterações iniciais podem ser identificadas apenas em exames de rotina. À medida que a doença avança, o paciente passa a notar borramento e distorção da visão central, enquanto a visão periférica permanece preservada.
Sinais típicos: dificuldade para ler letras pequenas, embaçamento no centro do campo visual, linhas retas que parecem tortas (metamorfopsia), áreas escuras ou faltantes no centro da visão (escotomas centrais) e cores menos vivas.
Na forma úmida, os sintomas podem surgir rapidamente — em dias ou poucas semanas — por causa de vazamento de líquido ou sangue por baixo da retina. Perda visual súbita ou distorção nova merece avaliação urgente.
O teste da grade de Amsler, feito em casa, ajuda a identificar distorções e escotomas. Cada olho é testado separadamente, cobrindo o outro. Alterações novas devem ser comunicadas ao oftalmologista.
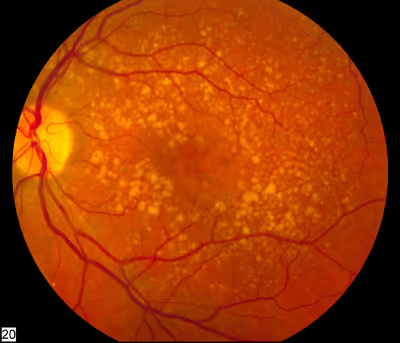
O diagnóstico começa com exame oftalmológico completo e mapeamento de retina sob dilatação, que permite identificar drusas (pequenos depósitos amarelados sob a retina), áreas de atrofia e sinais de neovascularização.
A tomografia de coerência óptica (OCT) é o exame mais importante: mostra em detalhe as camadas da retina, identifica líquido sub ou intrarretiniano, drusas, atrofia do epitélio pigmentar e neovascularização. É também o exame usado para guiar o tratamento e monitorar a resposta.
A angiografia com fluoresceína e a angio-OCT ajudam a mapear a neovascularização e decidir sobre tratamento. A retinografia documenta o aspecto do fundo de olho e permite comparar a evolução.
Fatores de risco incluem idade acima de 50 anos, tabagismo (o fator de risco modificável mais importante), história familiar de DMRI, olhos claros, hipertensão, dieta pobre em vegetais e peixes, obesidade e exposição solar sem proteção. Mulheres têm risco ligeiramente maior.
Quer entender os próximos passos para degeneração macular relacionada à idade (dmri)?
Se degeneração macular relacionada à idade (dmri) se parece com o seu quadro, a equipe pode orientar pelo WhatsApp qual especialista costuma avaliar, quais exames entram primeiro e quando vale acelerar a consulta.
O tratamento da DMRI seca tem foco na prevenção da progressão e na manutenção da função visual. Parar de fumar é a medida mais impactante. Alimentação rica em folhas verdes, frutas coloridas, peixes e oleaginosas está associada a menor risco de progressão.
Em estágios intermediários, suplementos com a formulação AREDS2 (vitamina C, vitamina E, luteína, zeaxantina, zinco e cobre) podem reduzir o risco de progressão para a forma avançada em parte dos pacientes. A indicação precisa ser discutida com o oftalmologista, porque nem todos se beneficiam.
Novas terapias para atrofia geográfica (forma avançada da DMRI seca) — pegcetacoplana e avacincaptada pegol — foram aprovadas em alguns países e reduzem a velocidade de progressão da atrofia. A disponibilidade e a indicação ainda estão se consolidando na prática clínica brasileira.
A DMRI úmida mudou de prognóstico radicalmente com a chegada dos antiangiogênicos (anti-VEGF) intravítreos. As medicações disponíveis incluem ranibizumabe, aflibercepte, aflibercepte HD, brolucizumabe e faricimabe (Vabysmo). Todas são aplicadas por injeção no olho, sob anestesia local, em ambulatório.
A fase inicial de tratamento envolve aplicações mensais (dose de ataque, geralmente 3 a 4 injeções). Depois, o intervalo é ajustado conforme a resposta, em protocolo 'treat-and-extend', com base nos achados do OCT. Muitos pacientes conseguem intervalos de 8 a 16 semanas entre aplicações.
O tratamento é crônico: não 'cura' a doença, mas estabiliza e, em muitos casos, melhora a visão. A aderência ao esquema de retornos é essencial — interrupções podem permitir que a doença volte a progredir e comprometa a visão de forma irreversível.
Reabilitação visual com auxílios ópticos (lupas, filtros, iluminação adequada, aplicativos e softwares de acessibilidade) é parte importante do cuidado em pacientes com perda central já estabelecida.