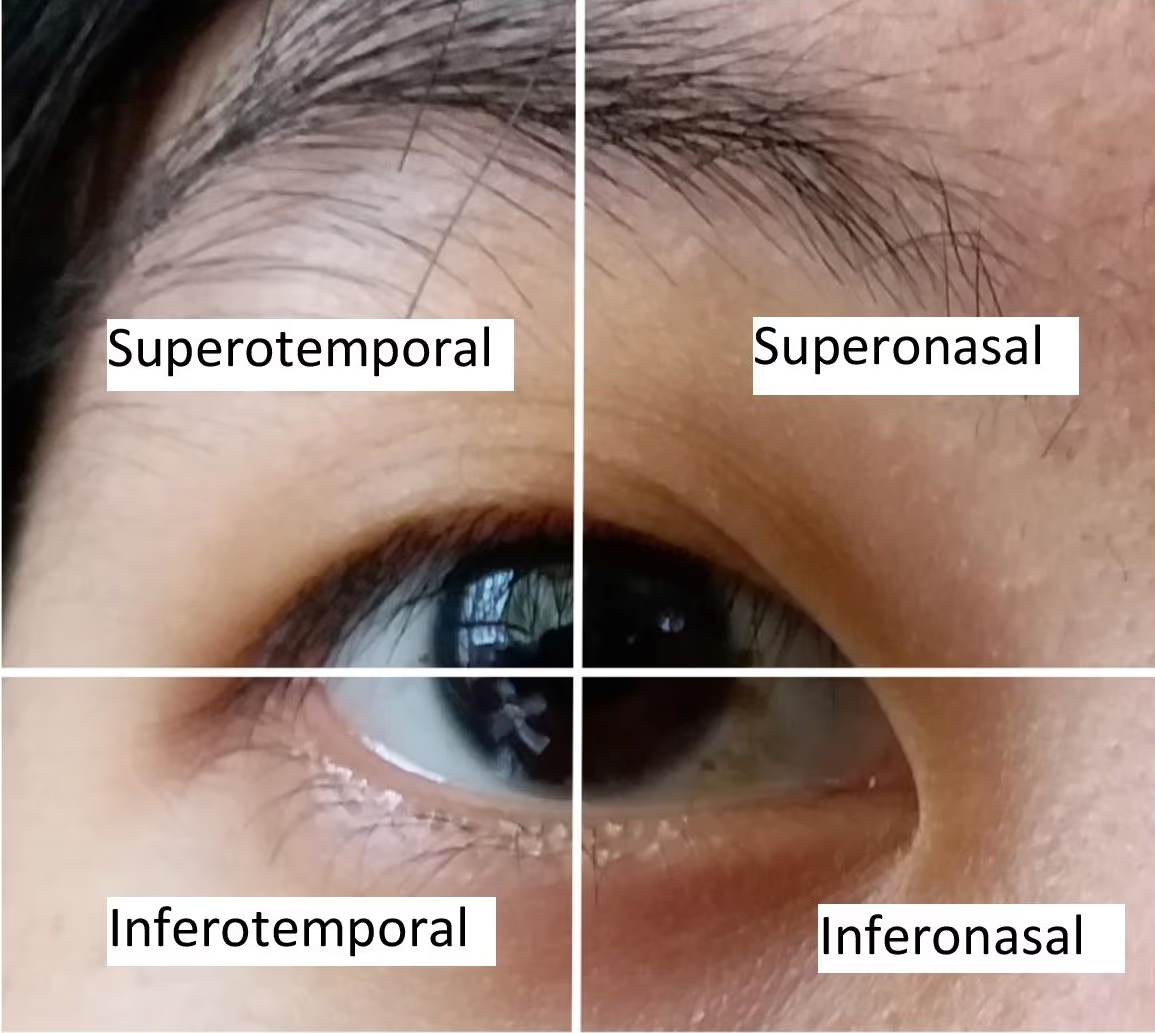
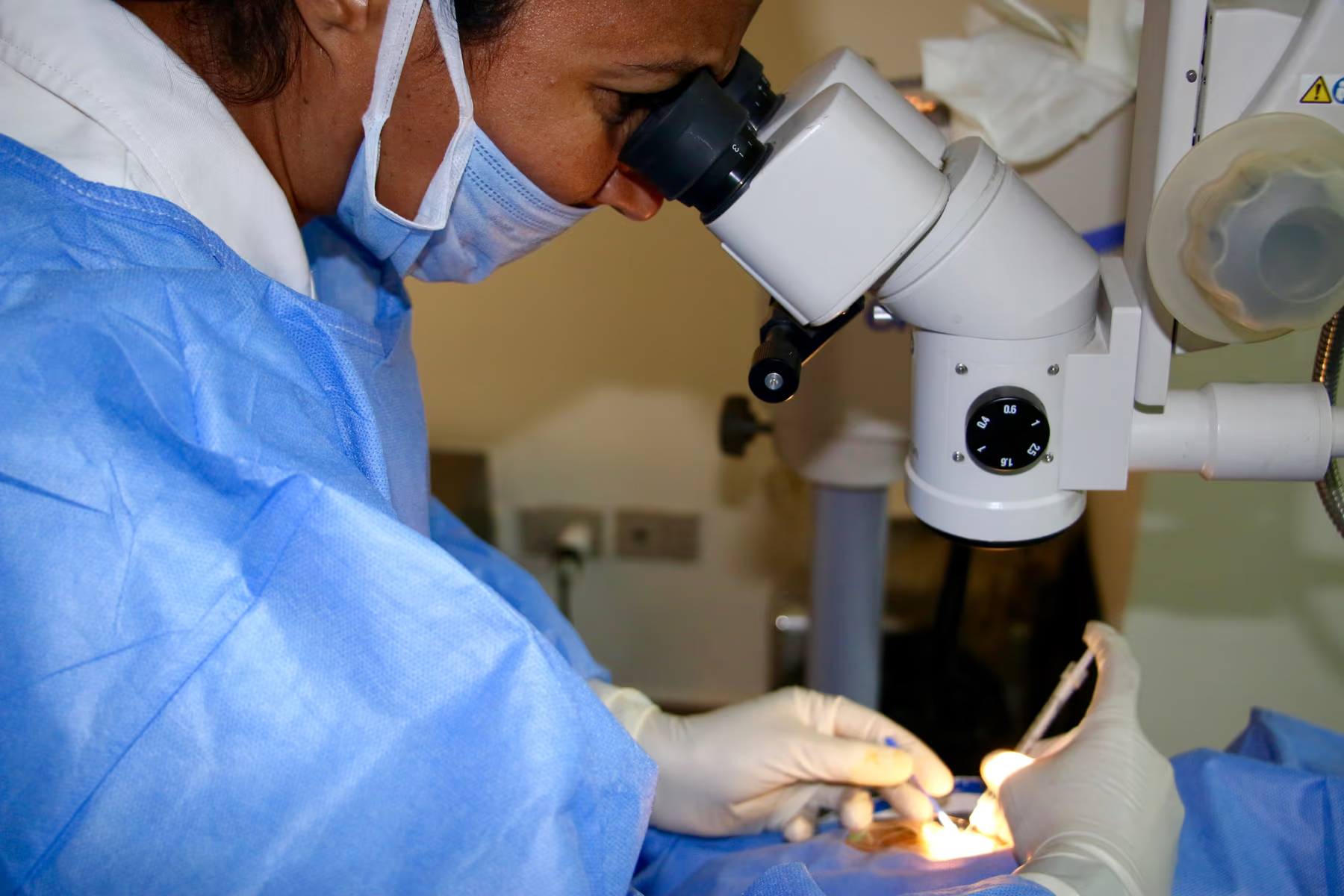
1. Anti-VEGF (antiangiogênicos). São a classe mais utilizada. Bloqueiam o fator de crescimento endotelial vascular (VEGF), que estimula o crescimento anormal de vasos sanguíneos e aumenta a permeabilidade vascular — dois fenômenos centrais na DMRI úmida, no edema diabético e nas oclusões venosas. Os principais são o aflibercept (Eylea), o ranibizumab (Lucentis), o bevacizumab (Avastin) (uso off-label, amplamente consagrado pela eficácia e custo acessível), o brolucizumab (Beovu) e o faricimab (Vabysmo).
2. Corticoides. Usados para reduzir inflamação e edema. Incluem a triancinolona e os implantes de dexametasona (Ozurdex) e fluocinolona (Iluvien), que liberam o medicamento lentamente por meses. Indicados em edema macular diabético refratário, edema por oclusão venosa, uveítes posteriores e edema macular cistoide pós-cirúrgico.
3. Antibióticos e antifúngicos. Vancomicina, ceftazidima, amicacina, voriconazol e anfotericina B — usados em endoftalmites bacterianas ou fúngicas. O tratamento é individualizado de acordo com cultura e antibiograma quando possível.
4. Antivirais. Ganciclovir, foscarnet e cidofovir — para retinites virais, principalmente em pacientes imunossuprimidos.
5. Terapia gênica. Vetores virais adeno-associados (AAV) carregando genes terapêuticos diretamente às células da retina. Exemplos: Luxturna (voretigene neparvovec, para distrofia por RPE65) e Lumevoq (para neuropatia óptica de Leber).