Muitas pessoas com membrana epirretiniana permanecem assintomáticas por anos, e a alteração é descoberta em um exame de rotina. Quando há sintomas, eles envolvem a visão central e incluem:
- Metamorfopsia — linhas retas que parecem onduladas ou tortas, como se a imagem estivesse distorcida no meio. Fácil de perceber cobrindo um olho de cada vez e olhando para o batente de uma porta ou um azulejo.
- Borramento da visão central — dificuldade progressiva para ler, reconhecer rostos e ver detalhes finos.
- Sensação de que o olho afetado ‘vê diferente’ do outro, mesmo com óculos atualizados.
- Micropsia ou macropsia — imagens que parecem menores ou maiores do que realmente são. Menos comum, ocorre em membranas mais contráteis.
- Manchas ou áreas de visão ‘embaçada’ no centro do campo visual. A visão periférica costuma permanecer preservada.
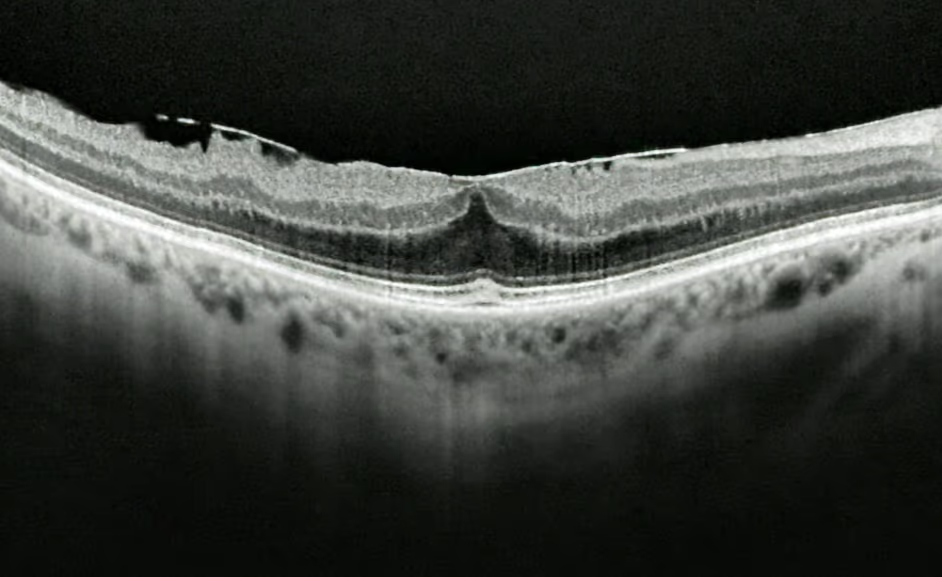
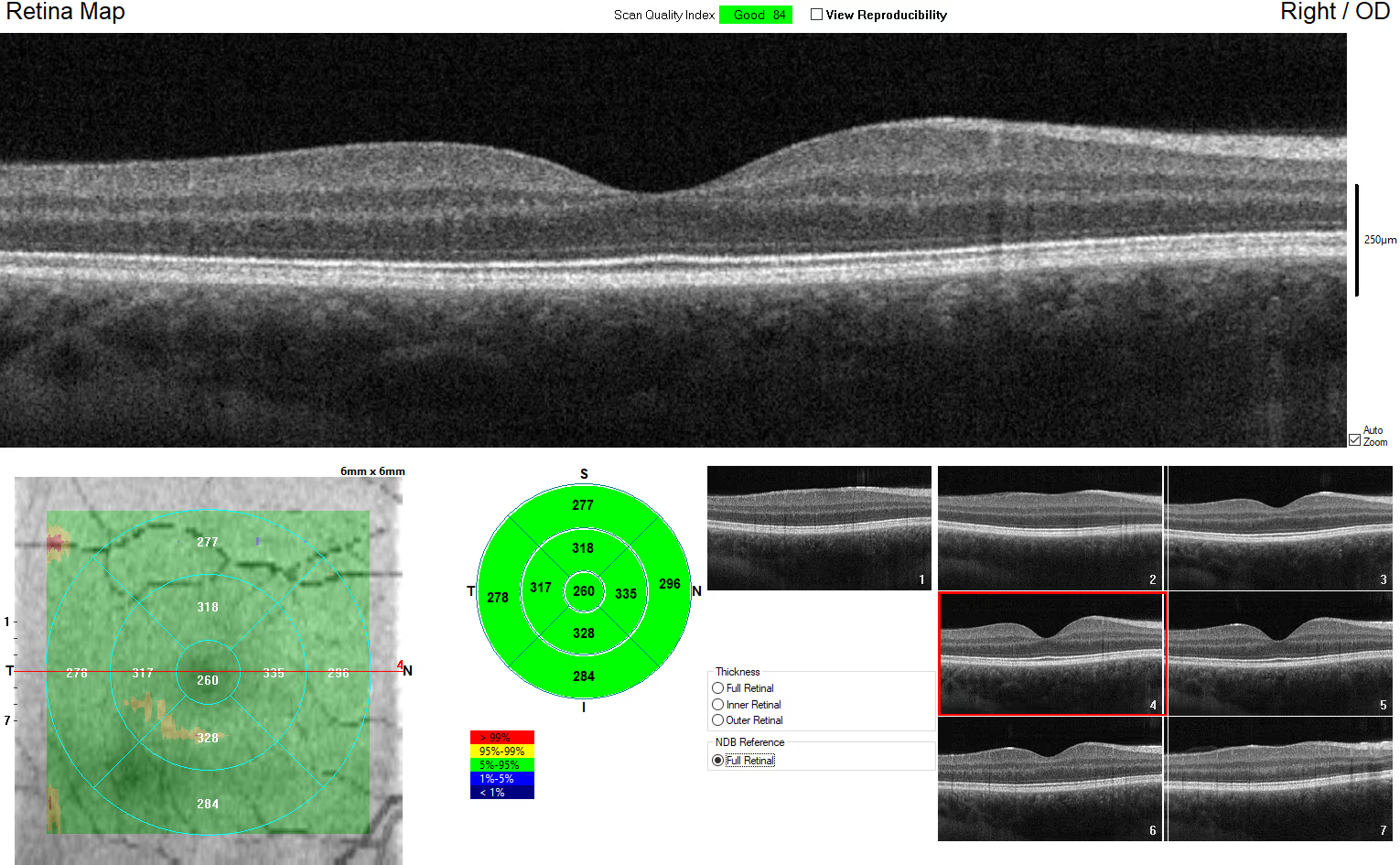
O diagnóstico começa com a consulta oftalmológica completa: acuidade visual, teste de Amsler (que evidencia distorções no campo central), biomicroscopia de fundo e mapeamento de retina sob dilatação. O exame complementar mais importante é o OCT (tomografia de coerência óptica) de mácula, que mostra a membrana como uma linha hiperrefletiva sobre a superfície interna da retina, eventualmente com enrugamento das camadas internas, perda da depressão foveal, edema e pequenos cistos.
Em alguns casos, também se utiliza retinografia e angiofluoresceinografia para investigar causas secundárias (rasgaduras, oclusões vasculares, retinopatia diabética) e excluir outras doenças maculares associadas, como edema macular diabético, oclusão vascular ou coriorretinopatia serosa central.
A forma mais comum é a idiopática, associada ao descolamento do vítreo posterior (DVP), fenômeno fisiológico do envelhecimento em que o gel vítreo se separa da retina. Durante esse processo, pode haver liberação de células gliais que aderem à superfície macular e dão origem à membrana. Existem também causas secundárias: antecedente de rasgaduras ou descolamento de retina, tratamento prévio com laser, uveítes, retinopatia diabética, oclusões vasculares da retina, trauma ocular e cirurgias intraoculares anteriores.
Quer entender os próximos passos para membrana epirretiniana?
Se membrana epirretiniana se parece com o seu quadro, a equipe pode orientar pelo WhatsApp qual especialista costuma avaliar, quais exames entram primeiro e quando vale acelerar a consulta.
Nem toda membrana epirretiniana precisa ser operada. Casos leves, assintomáticos ou com pouca repercussão visual podem ser apenas acompanhados com OCT seriado e avaliação regular. Não há colírio ou medicamento oral que dissolva a membrana — em casos sintomáticos, o único tratamento eficaz é a cirurgia.
A cirurgia é uma vitrectomia via pars plana com peeling da membrana. O cirurgião remove o gel vítreo e, com pinças delicadas, destaca a membrana da superfície da retina. Com frequência, também é removida a membrana limitante interna (ILM) para reduzir o risco de recorrência. A melhora da visão costuma ser progressiva, ao longo de semanas a meses.
A cirurgia costuma ser indicada quando há perda de acuidade visual que incomoda a rotina, metamorfopsia significativa mesmo com visão relativamente preservada, piora progressiva documentada por OCT, ou edema macular associado à tração da membrana. A decisão é sempre individualizada.
Na Ortolan Oftalmologia, a avaliação e o tratamento cirúrgico da membrana epirretiniana são conduzidos pelo Dr. Daniel Lani Louzada, especialista em Retina Cirúrgica e Vítreo pela USP e Unifesp.