Na forma mais comum (glaucoma primário de ângulo aberto), os primeiros anos de doença costumam ser totalmente assintomáticos. A perda visual começa pela periferia do campo visual, progride lentamente e só é percebida quando uma parcela significativa das fibras do nervo óptico já foi perdida.
Nas fases mais avançadas, o paciente passa a notar dificuldade para enxergar objetos laterais, esbarrar em quinas, perder bolas em esportes, dirigir com menos segurança e, eventualmente, percepção de 'visão em túnel'. A visão central costuma ser preservada até o final da doença.
No glaucoma agudo de ângulo fechado, o quadro é bem diferente: dor ocular intensa, vermelhidão, náuseas, vômitos, visão borrada, halos coloridos ao redor das luzes e, às vezes, olho que endurece ao toque. É uma emergência médica que exige atendimento imediato.
Alguns tipos específicos podem apresentar sintomas atípicos: glaucoma de pressão normal evolui com pressão ocular aparentemente normal; glaucoma congênito aparece em bebês com fotofobia, lacrimejamento e olho grande; glaucoma secundário pode se associar a uveítes, trauma, uso crônico de corticoide, diabetes avançada e cirurgias prévias.
Nenhum exame isolado fecha o diagnóstico de glaucoma — a avaliação é feita juntando vários elementos. A tonometria mede a pressão intraocular, fator de risco mais importante e o único realmente modificável. A paquimetria mede a espessura corneana, que corrige o valor real da pressão.
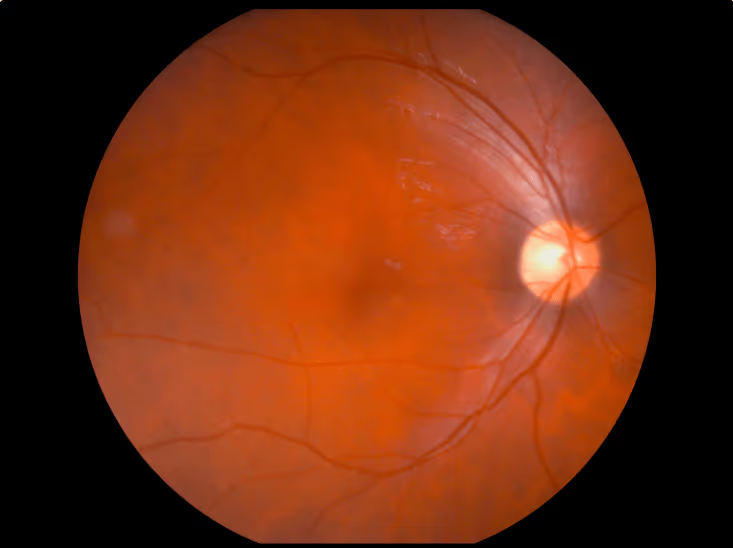
A gonioscopia permite examinar o ângulo iridocorneano, onde o humor aquoso escoa, e diferenciar ângulo aberto de ângulo fechado. O exame do nervo óptico (fundoscopia) avalia a relação escavação/disco, assimetria entre os olhos e sinais de perda de fibras.
A tomografia de coerência óptica (OCT) mede a espessura da camada de fibras nervosas e das células ganglionares da retina, e é capaz de detectar perda de tecido antes mesmo que o paciente tenha qualquer alteração no campo visual. É hoje uma das ferramentas mais sensíveis para diagnóstico precoce.
A campimetria computadorizada (perimetria) mapeia o campo visual e documenta áreas de perda, permitindo acompanhar progressão ao longo do tempo. Em casos selecionados, retinografia, angio-OCT e exames de imagem complementares ajudam.
Fatores de risco que devem levar a uma avaliação oftalmológica específica incluem idade acima de 40 anos, história familiar de glaucoma, ascendência africana ou hispânica, miopia alta, córnea fina, uso prolongado de corticoides, diabetes, apneia do sono e histórico de trauma ou cirurgia ocular.
Quer entender os próximos passos para glaucoma?
Se glaucoma se parece com o seu quadro, a equipe pode orientar pelo WhatsApp qual especialista costuma avaliar, quais exames entram primeiro e quando vale acelerar a consulta.
O objetivo do tratamento é reduzir a pressão intraocular até uma 'pressão-alvo' segura, individualizada para cada paciente, com base no estágio da doença, na velocidade de progressão e no estado do nervo óptico. Esse é o único mecanismo comprovado para mudar o curso da doença.
O tratamento clínico de primeira linha envolve colírios hipotensores. As principais classes são: análogos de prostaglandina (uma gota à noite, muito eficazes), beta-bloqueadores, inibidores da anidrase carbônica tópicos, alfa-agonistas e inibidores de Rho-quinase. Combinações fixas reduzem o número de gotas diárias e melhoram a aderência.
A trabeculoplastia seletiva a laser (SLT) é uma opção ambulatorial, indolor e segura. O estudo LiGHT, publicado em 2019, mostrou que começar com SLT em vez de colírios é pelo menos tão eficaz — e deixou 74% dos pacientes sem necessidade de colírios após três anos. Por isso, hoje o SLT é considerado tratamento de primeira linha em muitos casos.
Quando colírios e laser não atingem a pressão-alvo, ou quando a doença continua progredindo, entram as cirurgias filtrantes. A trabeculectomia cria uma nova via de escoamento do humor aquoso para um espaço subconjuntival (bolsa filtrante). Os implantes de tubo de drenagem (Ahmed, Baerveldt, Molteno) são alternativas em glaucomas refratários ou após falha da trabeculectomia.
Cirurgias minimamente invasivas (MIGS — iStent, Hydrus, Xen e outras) ampliaram o leque de opções, especialmente em casos leves a moderados ou associadas à cirurgia de catarata. Cada técnica tem indicações específicas, discutidas caso a caso.
Glaucoma não tem cura: o dano já feito ao nervo óptico não volta. Mas, com diagnóstico precoce e tratamento adequado, é plenamente possível estabilizar a doença e preservar a visão útil por décadas. Consultas regulares, uso disciplinado dos colírios e acompanhamento com OCT e campimetria são a base do sucesso a longo prazo.