Durante uma consulta oftalmológica de rotina, é comum o paciente ouvir a expressão "você tem uma pintinha no fundo do olho". Essa lesão, na maioria das vezes, é um nevus de coroide — uma mancha escura, plana, localizada na camada vascular que fica logo abaixo da retina. É o equivalente ocular de uma pinta de pele: uma coleção de células pigmentadas (melanócitos) agrupadas em um ponto específico.
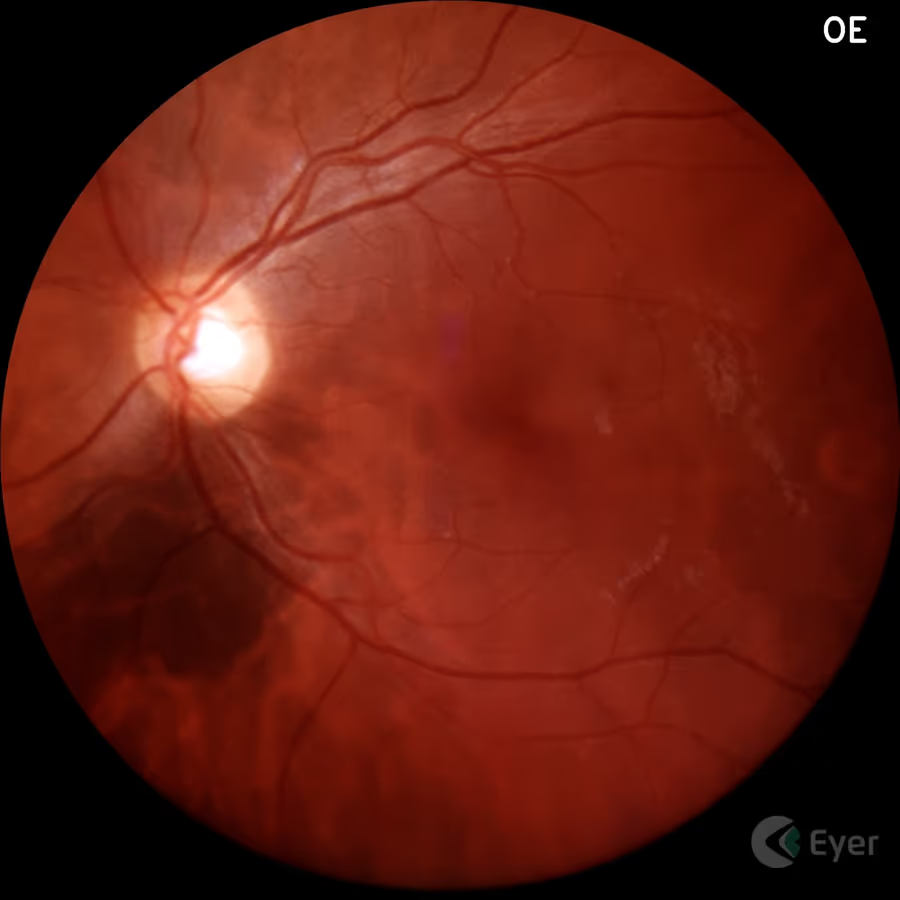
Na grande maioria dos casos, o nevus de coroide é benigno, assintomático e descoberto por acaso durante o mapeamento de retina ou a retinografia. Mas ele precisa de atenção por um motivo específico: uma pequena parcela dessas lesões pode evoluir ao longo dos anos para melanoma de coroide, o tumor intraocular maligno mais frequente do adulto. Por isso, mesmo sendo benigno, o nevus merece acompanhamento periódico com exames dirigidos.









